主にカテーテル(特にPCI)をメインに記事を書いておりましたが
今後はデバイス、CIEDsに関しても書いていこうと思います。
実臨床で経験した作動、設定変更などをもとにまとめていきたいと思います。
1記事目としましては【2:1作動】です。
2:1ブロックレートなどとも言われているものです。
「にいち作動」などと聞くこともあります。
植え込みデバイスは設定どおり忠実に作動しておりますが、
設定変更の余地があるものですので対応が必要です。
今回はウェンケバッハ作動も同時にまとめます。
目次
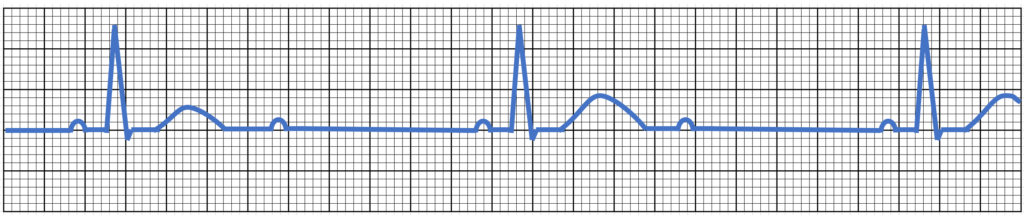
2:1AVB、ウェンケバッハ型AVB
初めに心電図の検査において
「2:1AVB」と「ウェンケバッハ型AVB」を確認します。
※AVB:房室ブロック
AVBは1度、2度、3度に大きく分類されています。
ここでは簡単な説明に留めますが、、、
・1度房室ブロックはPR時間が延びている心電図
・2度房室ブロックはP-QRSが繋がらない事がある心電図
・3度房室ブロックはPとQRSが完全に繋がっていない心電図
となっております。
そのなかで「2:1ブロック」は
2度房室ブロックに分類され、
綺麗にP2回対してQRSが1回だけ追従するものです。
また、ウェンケバッハ型も
2度房室ブロックに分類されています。
PR間隔が徐々に伸び、QRSが追従しなくなるものです。
1度追従しなくなった後は再度PーQRSは戻り、
またPRが徐々に伸びていくことを繰り返します。

2:1作動 原因
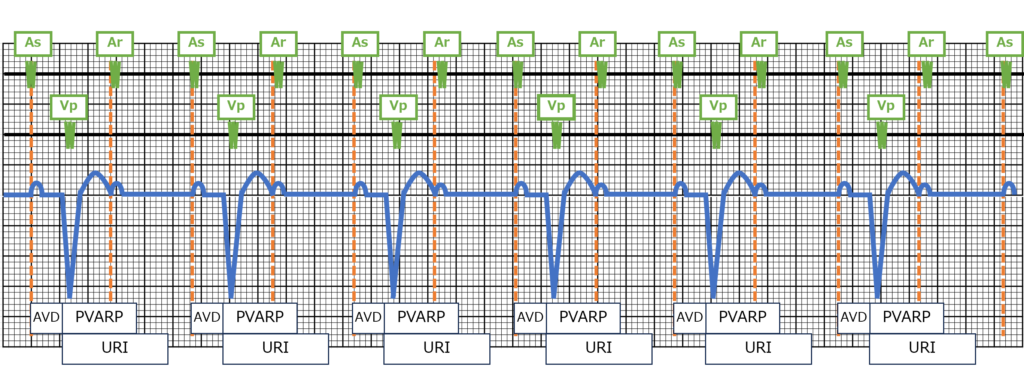
2:1作動はAs-Vp作動の時に起きてしまう意図しない2:1AVB様の作動様式です。
運動などにより自己の心房レート(As)が増えていくと
心室ペーシングレート(Vp)が2回に1度のみペーシングするようになってしまいます。
運動時に起きてしまう事もあり、
必要な心拍数、全身への体血流量が減ってしまうので息切れやめまいなどの
自覚症状を患者自身が感じることがあります。
なので設定変更、調整が必要となってきます。
ポイント
As-Vp時にAsが運動などで増えると起きてしまうトラブル作動
2:1作動が起きてしまう設定
一言で言うとAsのレートがTARPに入ってしまうと2:1作動が起きます。
まず、始めに
「TARP」「PVARP」「AVD」
が必要な知識となってます。
TARP:総心房不応期
PVARP:心室後心房不応期
AVD:房室間隔
さらにこれらには
TARP=AVD+PVARP
といった関係があります。
・AVDは心房イベント(As or Ap)から心室イベント(Vs or Vp)までの時間を言います。
・PVARPは心室イベントから一定時間心房側に設ける不応期の事です。
Vs or Vpから一定時間(250msなど)はAsを心房リードで検出しても検知するだけとします。
検知したとしても追従してVpすることはしないです。
2:1作動が起きるレート(As)はこのTARPを用いて
【 60,000ms ÷ TARPms 】で求めることができます。
Asが増えていき、ペースメーカの上限レート(URI:Vpできる最大値)と
60,000÷TARPで求めた値と同じになると突如2:1作動となってしまいます。
※total atrial refractory period
※post ventricular atrial refractory period
※atrio-ventricular delay
※URI:upper rate interval または UTR:upper tracking rate
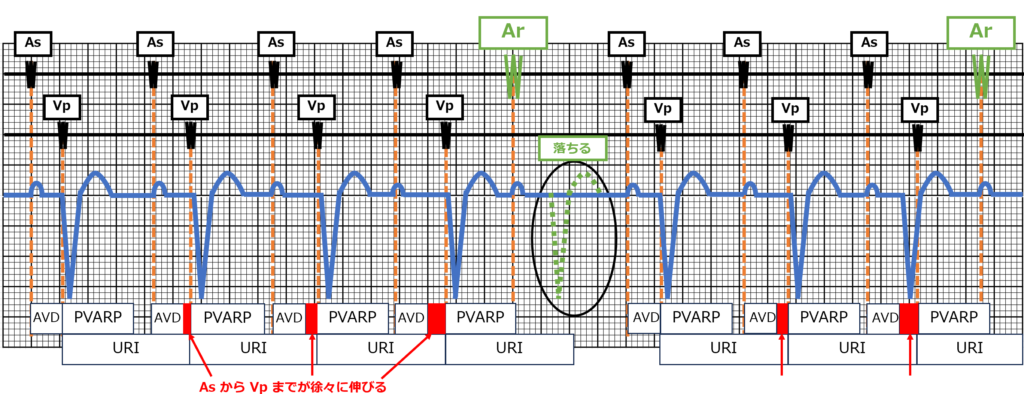
このように本来、自己の心房イベント(As)があっても
PVARPに入り込んでしまうと「Ar」となり、
無視してしまうのでVpが追従しません。
※Ar:心房リードにおいて不応期内での検知
その結果2:1作動を引き起こしてしまいます。
たとえば・・・
AVD:200ms、PVARP:280ms(TARP:480ms)
URI:130bpm(≒460ms)
As rate:140bpm(≒430ms)
となっている場合、自己の心房レートは140bpmだとしても
ペースメーカは、
AsのレートがPVARPに入り込んでしまうため
140bpmの半分、70bpmでVpすることになってしまいます。
ポイント
心房レートが高くなり、2回に1回TARPに入ってしまうと2:1作動となる
ウェンケバッハ作動が起きてしまう設定
URIによって設定されたAVD通りにVpできず、
徐々にAVDが延びてしまいます。
その結果、PVARPにP波が入り込んでしまい、
ウェンケバッハ型AVBのようにQRS波が抜け落ちます。
ウェンケバッハ作動が起きてしまう設定は
【TARP < URI】
となっている時に起きます。
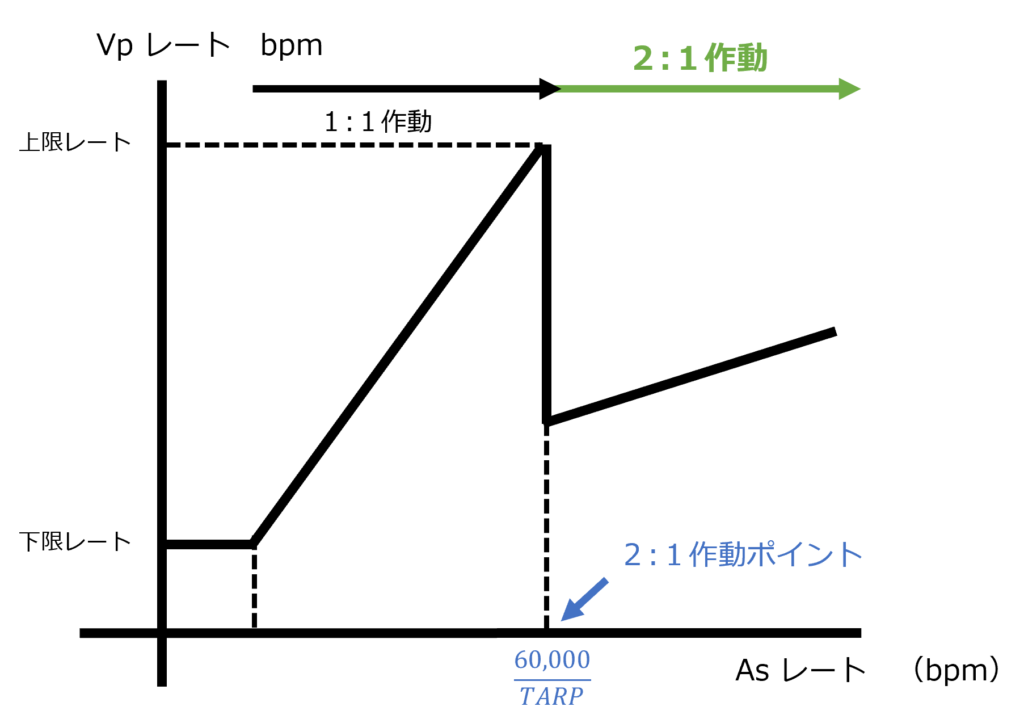
心房レートが上昇していなければAVDに従って心室ペースができますが、
心室ペースの上限はURIで決められているため
制限がかかってしまいます。
その結果、ウェンケバッハ型AVBのように徐々にAVDが延びてしまいます。
更に心房レートが上がり、
【 60,000ms ÷ TARPms 】
と一致すると2:1作動と変化します。
心房レート上昇に伴う変化の図

設定変更するなら
設定変更をして至適化するならどのような変更を行うのか。
いくつか例を提示します。
ポイント
初めに患者の年齢、普段の運動強度を確認
自己の心房レートがどのくらいあがるのか検討して設定変更をする
- TARPの調整
- 上限レートをあげる
- レートアダプティブを設定する
高齢で運動をそれほどしない場合は設定変更が必要ないこともあります。
設定変更する場合の少し細かく内容をまとめます。
TARPの調整
TARPを構成している
「 (s)AVD、PVARP」
これらが長いことが原因となっていることがあります。
なのでAVD、PVARPを短くすることで解決することが可能です。
しかし、短すぎるAVDは心房と心室の同調性が悪くなり、
十分な心拍出量が得られなくなり得ます。
さらに、心室のペーシング率が高くはない患者においては
ペーシング率が増加して生理的ではなくなっていきます。
また、PVARPを短くすると
仮にFFRW(ファーフィールドR波)や逆行性P波を検知してしまい、
PMT(ペースメーカ起因性頻脈)を引き起こすこともあります。
逆行性P波やPMTが無いかを心房内リードで確認して
PVARPを調整することが望ましいと思います。
ちなみにVVIでペーシングを行い、
設定レートを変えても心房心内電位で一定のタイミングで電位が見られれば
FFRW有りと判断できます。
ポイント
AVD、PVARPを調整(短くする)
短くすることで起こり得る同調性の低下、不適切作動に注意
上限レートをあげる
ペースメーカの上限レートをあげることで
Asに追従して心室ペースを行うことができるようになります。
上限レートをあげる時に注意するのは
心室頻拍を検出するレートとは共存できないことです。
(※例 上限レート:140bpm、VT検出レート140bpmと同じにできない)
VT検出レートがあがってしまうことで
捕捉できずに見逃す恐れが起こり得ることに注意します。
ポイント
VT検出レートを加味しながら上限レートをあげる
レートアダプティブを設定する
ペースメーカの機種、メーカによっては
心拍数に応じてAVDを自動で短くする機能を持つものがあります。
一般的に運動などで心拍数があがると
AVDは短くなる生理現象があります。
これを加味した設定ができるものが使用されていれば、
この機能をONにすると解決することがあります。
ポイント
AVDの自動調整機能を用いる
最後に
2:1作動やウェンケバッハ作動は
ペースメーカ患者の運動負荷試験中に見られることが多い印象です。
病院院内でリハビリを行っている時に
「急に心拍数が60になりました」
などと連絡があったり、外来時に患者さんから話を聞いて
発覚することがあります。
急激な心拍数、レートの低下を聞いたら
まず、2:1作動を疑います。
その後に、患者の年齢、運動強度を加味して
TARPやURIの調整、AVD自動調整機能を設定を確認していきます。
適切な設定にできれば
運動時にも十分な心拍出量を提供でき、
患者のQOLにも繋がることもあります。
ぜひ、至適な設定を心がけていきましょう。


